Гипоспадия — врожденный порок развития полового члена, при котором уретра расположена аномально. Это может существенно влиять на качество жизни пациента. Существует несколько форм гипоспадии, каждая из которых требует индивидуального подхода к лечению. В статье рассмотрим виды гипоспадии, их клинические проявления и современные методы оперативного лечения, что поможет родителям и пациентам лучше понять заболевание и выбрать оптимальную стратегию лечения.
Классификация гипоспадии у мальчиков и девочек
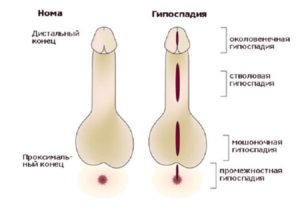
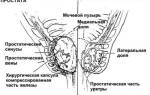
Суть данной аномалии заключается в нарушении формирования мочеиспускательного канала: отсутствующая часть заменяется рубцовой хордой из соединительной ткани, что приводит к искривлению полового члена у мальчиков, а у девочек уретра открывается во влагалище.
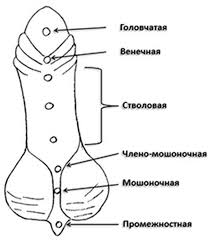
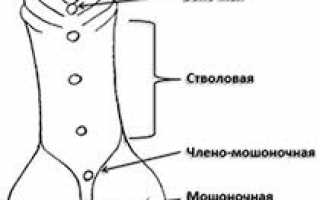
Существует несколько классификаций этого порока развития, которые основываются на месте расположения аномальной уретры – дистопии. Наиболее распространённая классификация учитывает степень искривления, гипоплазии полового члена и дистопии.
У девочек выделяют два типа аномалий развития:
- В первом типе мочеиспускательный канал открывается либо в средней, либо в нижней трети влагалища.
- Во втором типе уретра располагается в области анального сфинктера.
Гипоспадия представляет собой аномалию развития полового члена, при которой уретра открывается не на головке, а на нижней стороне. Эксперты отмечают, что форма гипоспадии может варьироваться от легкой до тяжелой, в зависимости от расположения уретры. В легких случаях может быть достаточно минимального вмешательства, тогда как более сложные формы требуют комплексного хирургического подхода. Оперативное лечение, как правило, проводится в возрасте от 6 до 18 месяцев, что позволяет избежать психологических травм и улучшить качество жизни пациента. Специалисты подчеркивают важность индивидуального подхода к каждому случаю, учитывая анатомические особенности и сопутствующие патологии. Современные методы, такие как использование местных тканей и микрохирургические техники, значительно повышают успешность операций и снижают риск осложнений.

Как проявляется и чем опасна гипоспадия
Порок развития репродуктивных и мочевых органов нередко сопровождается крипторхизмом, паховой грыжей.
Симптомы:
- Ненормальное расположение выхода канала для мочеиспускания.
- Необходимость принимать вынужденное положение для осуществления мочеиспускания (сидя).
- Головчатая форма гипоспадии у детей вызывает необходимость поднятия пениса кверху для мочеиспускания.
- Натуживание и напряжение для опорожнения мочевого пузыря.
- Боли, дискомфорт, повышение температуры тела при присоединении инфекции.
гипоспадия фото до и после операции
Опасная данная патология следующими последствиями при отсутствии лечения:
- Нарушением и затруднением нормального процесса мочеиспускания.
- Проблемами в эмоциональной и психологической сфере.
- Невозможностью осуществления сексуальной и репродуктивной функции в будущем.
- Воспалительными болезнями органов мочеполового тракта.
- При выраженном сужении канала для мочеиспускания поражаются мочевой пузырь и чашечно-лоханочная система почек.
- Невозможность нормального роста мужского полового органа.
Взрослые мужчины с таким недугом часто болеют ИППП из-за ненормального нахождения отверстия уретры, страдают бесплодием ввиду невозможности попадания спермы в цервикальный канал.
Важно.
Урологи рекомендуют выполнять операцию в детском возрасте с целью предупреждения развития бесплодия, эмоциональной нестабильности, развития инфекций и заболеваний почек.
| Форма гипоспадии | Особенности | Методы оперативного лечения |
|---|---|---|
| Головчатая (Glandular) | Отверстие уретры расположено на головке полового члена, но не на самом кончике. Самая легкая форма. | Уретропластика (например, TIP-уретропластика), при необходимости – меатопластика. |
| Венечная (Coronal) | Отверстие уретры расположено в венечной борозде, на границе головки и тела полового члена. | Уретропластика (например, TIP-уретропластика, Onlay-flap), при необходимости – коррекция искривления. |
| Стволовая (Penile) | Отверстие уретры расположено на теле полового члена. Может быть дистальной, средней или проксимальной. | Уретропластика (например, Onlay-flap, Tubularized Incised Plate (TIP), свободный кожный лоскут), коррекция искривления. Часто требуется двухэтапная коррекция. |
| Мошоночная (Penoscrotal) | Отверстие уретры расположено на границе полового члена и мошонки. Часто сопровождается выраженным искривлением и расщеплением мошонки. | Сложная уретропластика (например, свободный кожный лоскут, буккальный лоскут), часто в несколько этапов. Коррекция искривления и расщепления мошонки. |
| Промежностная (Perineal) | Отверстие уретры расположено в промежности, между мошонкой и анусом. Самая тяжелая форма. Часто сопровождается выраженным искривлением, расщеплением мошонки и недоразвитием полового члена. | Многоэтапная сложная уретропластика (например, свободный кожный лоскут, буккальный лоскут), коррекция искривления, формирование мошонки. |
| Гипоспадия без гипоспадии (Chordee without hypospadias) | Отверстие уретры расположено на кончике головки, но присутствует искривление полового члена (хорда). | Коррекция искривления (пликация, иссечение фиброзной ткани). |
Интересные факты
Вот несколько интересных фактов о гипоспадии и методах её лечения:
-
Разнообразие форм гипоспадии: Гипоспадия может проявляться в различных формах, включая уретральный гипоспадий (когда уретра открывается на нижней стороне пениса), перинеальный (открытие уретры в области перинеума) и даже более редкие формы, такие как гипоспадия с аномалиями половых органов. Каждая форма требует индивидуального подхода к лечению.
-
Методы хирургического лечения: Оперативное лечение гипоспадии обычно проводится в раннем детском возрасте, чаще всего в возрасте от 6 до 18 месяцев. Существует несколько хирургических техник, таких как метод «тубуляризации» и «метод поэтапной коррекции», которые позволяют восстановить нормальную анатомию и функцию полового члена.
-
Психосоциальные аспекты: Гипоспадия может оказывать влияние не только на физическое здоровье, но и на психосоциальное развитие ребенка. Исследования показывают, что дети с гипоспадией могут испытывать проблемы с самооценкой и социальной адаптацией, что подчеркивает важность комплексного подхода к лечению, включая психологическую поддержку.

Гипоспадия – головчатая форма
Головчатая форма гипоспадии у новорожденных может проявляться в четырёх различных вариантах:
- без сужения уретрального отверстия;
- без искривления головки полового члена;
- с обструкцией выходного отверстия уретры;
- с искривлением головки члена.
Характеристика.
Главным признаком этой аномалии является искривление головки полового члена. Это происходит из-за соединительнотканной деформации и заращения нижней части уретры. Уретра расположена в начальной области полового органа, отсутствует пещеристое тело, крайняя плоть разделена и не имеет уздечки.
Гипоспадия – венечная форма
Данный вид часто клинически проявляется ротацией – поворотом пениса, при которой желобок на головке не совпадает с выходом канала для мочеиспускания. Зачастую наблюдается сужение отверстия, а у новорожденных оно обычно покрыто тонкой прозрачной плёнкой.
Особенность.
Венечная форма гипоспадии у детей проявляется открытием уретры в области венца – нижней части головки члена.
Крайняя плоть оказывается расщеплённой, свисает над головкой и создаёт впечатление искривления пениса. Для того чтобы правильно диагностировать венечный вид недуга, врач сдавливает член у его основания циркулярно, создавая пассивную эрекцию, тем самым ликвидируя кожный горб. Так объективно можно оценить наличие деформации головки и определить вид аномалии: головчатый или венечный.

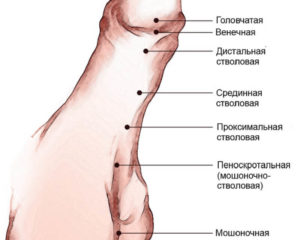
Гипоспадия – стволовая форма
Стволовая форма у детей представлена тремя основными вариантами:
- мочеиспускательное отверстие открывается в терминальной части полового члена;
- выход располагается в среднем отделе мужского органа;
- уретра открывается в проксимальной начальной части.
При установлении диагноза стволового типа заболевания степень искривления полового члена зависит от расположения уретрального отверстия.
Особенность.
Чем ближе мочеиспускательное отверстие к основанию пениса, тем более выражено искривление полового члена и менее развит ствол.
В отличие от веночной и головчатой форм, стволовая форма чаще всего сопровождается сужением мочеиспускательного канала.
Промежностная и мошоночная форма гипоспадии
Характеристики анатомии порока:
- Отверстие выхода уретры при этих формах порока локализовано позади мошонки, в районе промежности, своим внешним видом напоминает воронку, а у младенцев покрыто тонкой плёнкой.
- Крайняя плоть является расщеплённой и имеет вид капюшона.
- Около выхода присутствуют дивертикулы – ложное влагалище.
Особенность.
Мошоночный вид характеризуется наиболее выраженным недоразвитием полового органа мальчика, зачастую он покрыт складками кожи мошонки, резко искривлён.
Некоторые специалисты считают промежностную форму порока ложным гермафродитизмом. Нередко приходится выполнять открытую операцию для определения вида половых органов ребёнка – мужских или женских. При выраженном недоразвитии члена, атрофии или гипоплазии мужских яичек, формируют наружные половые органы по женскому типу и выполняют заместительную гормональную терапию женскими гормонами. Идентификацию пола ребёнка проводят в первые 2 месяца жизни. Пластическую операцию по формированию половых органов в сложных клинических случаях проводят в возрасте пяти-семи лет.
Гипоспадия без гипоспадии
Наименее распространённым типом аномалии является искривление пениса вниз, которое возникает из-за укорочения конечной части уретры. Отверстие мочеиспускательного канала располагается в области полулунной ямки. Плоть сформирована в достаточной мере. Наиболее выраженное искривление наблюдается во время эрекции.
Типы операций при гипоспадии
Лечение порока только оперативное и проводится оно в дошкольном возрасте ребёнка (2-5 лет). На усмотрение врача хирургическое вмешательство может проводиться до года.
Существует одноэтапная и двухэтапная операция в зависимости от степени дистопии и формы аномалии. Подавляющее большинство урологов предпочитают проводить одномоментную операцию – иссекают соединительнотканную хорду, а терминальную часть уретры формируют из кожного препуциального мешка. Если препуциальный мешок также недоразвит и кожного лоскута недостаточно для образования мочеиспускательного канала, такой хирургический метод противопоказан.
Важно.
Недостатком одномоментной пластики в отдалённом послеоперационном периоде является высокая вероятность формирования уретральных свищей.
Двухэтапная операция включает:
- С целью выпрямления пениса у мальчика ведётся иссечение соединительнотканного тяжа. Хорду рассекают в направлении от головки до наружного выхода уретры. Исход первого этапа считается благоприятным, если половой орган удаётся выпрямить.
Если пенис не искривлён, пластику проводят одномоментно.
На данном этапе развития урохирургии существует более 50 видов корректировок искривления мужского полового органа в зависимости от формы заболевания и степени дистопии мочеиспускательного канала. Разновидности оперативного вмешательства основываются на форме первоначального разреза: поперечного, продольного, фигурного. Если на поверхности ствола полового члена имеются видимые дефекты, их закрывают кожными лоскутами.
- Создание уретры. Второй этап проводят спустя полгода после первого, но некоторые врачи придерживаются иных сроков выполнения 2 этапа и прибегают к этому в 5-7 летнем возрасте. Выбор тактики оперативного лечения на втором этапе, который направлен на восстановление мочеиспускательного канала, зависит от длины имеющегося. У девочек формирование уретры проводят из тканей стенки мочевого пузыря.
Полностью выздоравливают после операции 93% детей. Среди послеоперационных осложнений различают недостаточное выпрямление полового члена, уретральные свищи, сужение вновь образованной уретры. Осложнения регистрируются у 4-5% пациентов.
Особенности хирургического лечения
Оперативное вмешательство в урологии осуществляется в зависимости от наличия обструкции мочеиспускательного канала и деформации полового члена:
- В случае выявления дистопии уретры и нормальных размеров пениса у ребенка, решение о проведении операции принимает хирург.
- Незначительное искривление может стать основанием для хирургического вмешательства в возрасте 17-20 лет.
- Искривление полового члена и обструкция уретры являются прямыми показаниями для хирургического лечения венечной формы.
- Обструкция уретры считается абсолютным показанием для меатомии – процедуры по иссечению сужения. Меатомия выполняется на первом этапе, а выравнивание полового члена и иссечение хорды осуществляются позже.
Важно
Операция при веночной форме гипоспадии не проводится, если отсутствует искривление полового органа мальчика и размеры выходного мочеиспускательного отверстия находятся в норме.
Перед хирургами стоит сложная задача: вновь созданный мочеиспускательный канал должен соответствовать анатомическим и физиологическим особенностям естественной уретры, обеспечивать нормальное мочеиспускание, способствовать росту полового члена у мальчиков и поддерживать репродуктивную функцию в зрелом возрасте. Однако современные технологии, достижения в области хирургии и оборудование позволяют проводить пластические операции на высоком уровне с максимальным эффектом.
Реабилитация после операции при гипоспадии
Реабилитация после операции является важным этапом в восстановлении здоровья пациента и требует внимательного подхода как со стороны медицинского персонала, так и со стороны родителей или опекунов ребенка. Основная цель реабилитации – обеспечить оптимальные условия для заживления тканей, минимизировать риск осложнений и восстановить нормальную функцию половых органов.
Послеоперационный период начинается сразу после хирургического вмешательства. В первые дни важно следить за состоянием пациента, контролировать наличие болевого синдрома и отека. В большинстве случаев после операции назначаются обезболивающие препараты, а также антибиотики для предотвращения инфекционных осложнений.
В течение первых 24-48 часов после операции рекомендуется ограничить физическую активность пациента. Это связано с тем, что в этот период возможно развитие отека и болевого синдрома, что может негативно сказаться на процессе заживления. Рекомендуется также избегать активных игр и физической нагрузки в течение нескольких недель после операции.
Одним из важных аспектов реабилитации является уход за послеоперационной областью. Врач может дать рекомендации по обработке швов и уходу за катетером, если он был установлен. Важно следить за чистотой и сухостью области операции, чтобы избежать инфекций. В случае появления покраснения, выделений или других настораживающих симптомов необходимо немедленно обратиться к врачу.
Послеоперационная реабилитация также включает в себя регулярные контрольные осмотры у хирурга. Обычно такие осмотры проводятся через 1, 2 и 6 месяцев после операции. На этих визитах врач оценивает процесс заживления, функциональные результаты и, при необходимости, корректирует план дальнейшего наблюдения.
Психологическая поддержка также играет важную роль в реабилитации. Родителям и детям может потребоваться помощь психолога, особенно если операция была проведена в раннем возрасте. Обсуждение переживаний и страхов, связанных с изменениями в теле и возможными последствиями, может значительно облегчить процесс адаптации.
Важным аспектом реабилитации является и обучение родителей. Им необходимо знать, как правильно ухаживать за ребенком после операции, какие признаки должны насторожить и когда следует обращаться за медицинской помощью. Также стоит обсудить с врачом возможные ограничения в физической активности и рекомендации по дальнейшему развитию ребенка.
В целом, реабилитация после операции требует комплексного подхода и внимательного отношения к каждому пациенту. Своевременное обращение за медицинской помощью, соблюдение рекомендаций врача и поддержка близких помогут обеспечить успешное восстановление и минимизировать риски осложнений.
Вопрос-ответ
Какая операция при гипоспадии?
Если порок развития несложный и существенно не нарушает акт мочеиспускания, то операция проводится в один этап (TIP), который предполагает только пластику уретры. Если же порок сложный (мошоночная и промежностная формы) и затронут сфинктер мочевого пузыря, то проводятся двухэтапные вмешательства (Onlay-tube).
Какие существуют виды коррекции гипоспадии?
Уретропластика. Уретропластика восстанавливает уретру, обеспечивая максимальное продвижение мочи и спермы вперёд. Меатопластика (гланулопластика). Во время меатопластики уролог создаёт новое отверстие в уретре и реконструирует головку полового члена, чтобы она соответствовала новому отверстию.
Как лечится гипоспадия?
Гипоспадия устраняется только хирургическим путем. Задачей врача является не только обеспечить полноценное мочеиспускание, но и добиться нормального внешнего вида полового члена, а также сохранить возможность полноценной половой жизни. Врачи рекомендуют делать операции в 1-3 года.
Когда необходимо оперировать больных с гипоспадией и эписпадией?
Операции при эписпадии и гипоспадии выполняют детям в возрасте 4-5 лет. Послеоперационный период протекает легко, и через несколько дней ребенка выписывают домой.
Советы
СОВЕТ №1
Перед операцией обязательно проконсультируйтесь с опытным урологом или детским хирургом, специализирующимся на лечении гипоспадии. Это поможет вам получить полное представление о возможных методах лечения и выбрать наиболее подходящий вариант для вашего случая.
СОВЕТ №2
Изучите различные формы гипоспадии и их особенности. Понимание различий между ними поможет вам лучше подготовиться к обсуждению с врачом и осознать, какие именно методы оперативного лечения могут быть применены.
СОВЕТ №3
Обратите внимание на постоперационный уход. После хирургического вмешательства важно следовать рекомендациям врача, чтобы минимизировать риск осложнений и обеспечить успешное заживление.
СОВЕТ №4
Не стесняйтесь задавать вопросы и выражать свои опасения. Операция по исправлению гипоспадии может вызывать беспокойство, и открытое общение с медицинским персоналом поможет вам чувствовать себя более уверенно и спокойно в процессе лечения.