Экссудативный отит — воспаление среднего уха с накоплением жидкости в барабанной полости, что может привести к снижению слуха и осложнениям. В статье рассмотрим особенности экссудативного отита, его причины, симптомы, методы диагностики и эффективные подходы к лечению. Знание этих аспектов поможет родителям и пациентам своевременно распознать заболевание и обратиться за медицинской помощью, что повысит шансы на успешное выздоровление и предотвращение осложнений.
Особенности и причины заболевания
При нарушении работы евстахиевой трубы в среднем ухе возникает отрицательное давление. Это, в свою очередь, приводит к увеличенной выработке экссудата слизистыми оболочками. В результате слуховые косточки теряют свою подвижность, что неизбежно сказывается на качестве слуха.
Экссудат представляет собой идеальную среду для активного размножения патогенных микроорганизмов. Со временем жидкость становится более вязкой и может содержать гной. Этот патологический процесс часто имеет затяжной характер и вызывает у ребенка дискомфорт. Наиболее распространенной формой заболевания у детей является двухсторонний экссудативный отит.
Среди основных причин, способствующих развитию этого недуга, оториноларингологи выделяют:
- серьезные травмы носа с искривлением перегородки;
- частые воспалительные процессы в носоглотке;
- переохлаждение организма;
- ослабленный иммунитет;
- инфекционные болезни, особенно ОРВИ;
- аллергический ринит;
- наличие аденоидов;
- хронические синуситы;
- чрезмерное использование антибиотиков при лечении острого среднего отита;
- врожденные аномалии, такие как «волчья пасть»;
- пассивное курение.
Следует отметить, что табачный дым является одной из наиболее распространенных причин, способных спровоцировать экссудативный средний отит. Поэтому курение рядом с ребенком, особенно с маленьким, является крайне неуместным.
Мнение врача:
Экссудативный отит проявляется образованием секрета в ухе, вызванного воспалительной реакцией. Врачи подчеркивают, что основными симптомами этого заболевания являются боль в ухе, ухудшение слуха и выделение гнойной жидкости. Для эффективного лечения экссудативного отита необходимо провести комплексную терапию, которая включает противовоспалительные и антибактериальные препараты, местные процедуры, а также, при необходимости, дренирование уха. Важно обратиться к врачу при первых признаках заболевания, чтобы избежать осложнений и быстрее восстановить здоровье уха.

Стадии заболевания
В зависимости от интенсивности воспалительного процесса, выделяют 4 стадии болезни. Первая стадия — катаральная. Пока отмечается воспаление слизистой оболочки евстахиевой трубы, сокращается объем поступающего воздуха. Продолжительность: этот процесс может длиться от нескольких недель до 1 месяца.
Вторая стадия — секреторная. На данном этапе уже образуется патологический секрет, постепенно заполняющий полость среднего уха. У ребенка появляются ощущение «распирания», «бульканья» внутри него, шум в ушах, небольшое ослабление остроты слуха. Эта стадия обычно более продолжительная и может длиться от 2-3 месяцев до 1 года.
Третья стадия — мукозная. Экссудат загустевает, и степень тугоухости существенно повышается. Иногда он бывает настолько вязким, что прилипает к медицинским инструментам во время чистки уха. Для такого явления даже есть образный термин: «клейкое ухо». Длительность этого этапа — от 1 до 2 лет.
Наконец, четвертая стадия — фиброзная. Для нее характерны уже дегенеративные изменения барабанной перепонки. Выработка экссудата постепенно уменьшается и прекращается совсем, но слизистые оболочки уже сильно истончены, деформированы, а вслед за этим подвергаются поражению слуховые косточки.
Диагностировать эту стадию бывает сложно, потому что дети не всегда жалуются на заложенность в ушах, ухудшение остроты слуха. И родители зачастую не догадываются о развитии этой тяжелой болезни. Но если оставить его без лечения, уже года через три оно приведет к необратимой тугоухости!
По характеру течения заболевания выделяют три основные его стадии: катаральную, экссудативную, гнойную. Причем каждая из них может закончиться полным выздоровлением — при условии своевременного и адекватного лечения.
Вернуться к оглавлению
Интересные факты
Вот несколько интересных фактов об экссудативном отите и его лечении:
-
Причины и предрасполагающие факторы: Экссудативный отит часто развивается у детей, особенно в возрасте от 2 до 5 лет. Это связано с анатомическими особенностями их слуховых труб, которые более короткие и горизонтальные, что облегчает попадание инфекции из носоглотки в среднее ухо. Также предрасполагающими факторами могут быть аллергии, частые простуды и аденоиды.
-
Симптомы и диагностика: Экссудативный отит может протекать бессимптомно или проявляться снижением слуха, чувством заложенности уха и иногда болями. Для диагностики используются методы, такие как отоскопия и тимпанометрия, которые позволяют оценить состояние барабанной перепонки и наличие жидкости в среднем ухе.
-
Лечение и вмешательство: В большинстве случаев экссудативный отит может быть успешно лечен консервативными методами, такими как наблюдение, применение деконгестантов и антигистаминов. Однако, если состояние не улучшается, может потребоваться установка вентиляционных трубочек (тимпаностомия), что позволяет дренировать жидкость и улучшить вентиляцию среднего уха. Это особенно актуально для детей с рецидивирующими случаями.

Симптомы заболевания
К местным симптомам заболевания можно отнести:
- неприятные ощущения заложенности в ушах, «бульканье» и «перетекание» жидкости внутри уха;
- восприятие собственного голоса, который звучит, как будто через наушники;
- снижение остроты слуха;
- затрудненное дыхание из-за постоянной заложенности носа.
Признаки экссудативного отита включают ухудшение слуха, ощущение «распирания» и шумы в ушах. Однако у детей это заболевание может протекать без явных симптомов, и его обнаруживают случайно во время других медицинских обследований.
Важно следить за температурой тела. Она может повышаться до фебрильных значений (от 38 °С до 39 °С) на катаральной и гнойной стадиях болезни, пока гной не выйдет через перфорированную перегородку. После того как гной самопроизвольно покинет барабанную полость, температура обычно снижается до субфебрильных значений (до 37,5 °С).
| Аспект | Особенности | Лечение |
|---|---|---|
| Определение | Скопление негнойной жидкости в среднем ухе без признаков острого воспаления. | Наблюдение, консервативная терапия, хирургическое вмешательство. |
| Причины | Нарушение функции евстахиевой трубы (аденоиды, аллергия, частые ОРВИ), хронический ринит, синусит. | Устранение основной причины (аденотомия, лечение аллергии, синусита). |
| Симптомы | Снижение слуха (часто флюктуирующее), ощущение заложенности уха, аутофония, иногда шум в ушах. | Муколитики, антигистаминные, назальные кортикостероиды, продувание слуховых труб. |
| Диагностика | Отоскопия (втяжение барабанной перепонки, изменение цвета), тимпанометрия (тип В или С), аудиометрия (кондуктивная тугоухость). | — |
| Осложнения | Адгезивный отит, холестеатома, перфорация барабанной перепонки, задержка речевого развития у детей. | — |
| Хирургическое лечение | Миринготомия с шунтированием барабанной полости (установка тимпаностомической трубки). | — |
| Прогноз | При своевременном лечении благоприятный. | — |
Опыт других людей
Экссудативный отит – это заболевание уха, характеризующееся накоплением жидкости в среднем ухе. Люди, столкнувшиеся с этим недугом, отмечают его симптомы: ухудшение слуха, чувство давления в ухе, шум или звон в ушах. Одним из основных методов лечения экссудативного отита является применение медикаментозных средств, направленных на устранение воспаления и снижение отека слизистой оболочки уха. Важно обратиться к врачу при первых признаках заболевания, чтобы предотвратить возможные осложнения и быстрее вернуться к здоровой жизни.

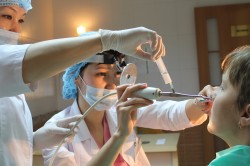
Диагностика и лечение заболевания
Часто диагностика данного заболевания у детей оказывается запоздалой, так как симптомы проявляются слабо и не сопровождаются выраженной болью. Кроме того, визуальная отоскопия не всегда позволяет врачу получить полное представление о состоянии среднего уха.
В рамках европейских стандартов диагностики заболевания предусмотрены следующие процедуры:
- эндоскопия носа и носоглотки;
- отомикроскопия (обследование барабанной перепонки с высоким увеличением);
- оценка слуха (аудиометрия, камертональные пробы);
- компьютерная или магнитно-резонансная томография полости носа, носоглотки и височных костей;
- биопсия образцов новообразований носоглотки с последующим гистологическим анализом;
- тимпанометрия (импедансометрия).
Тимпанометрия является одним из наиболее эффективных методов диагностики в современной оториноларингологии. Это инструментальное исследование, которое позволяет измерить способность барабанной перепонки и слуховых косточек проводить звуковые волны различной интенсивности.
С помощью тимпанометрии можно получить важные диагностические данные:
- давление в барабанной полости;
- степень подвижности барабанной перепонки и ее целостность;
- наличие экссудата в барабанной полости;
- состояние структур внутреннего уха и центральных слуховых путей, отвечающих за восприятие звуков.
Лечение направлено на восстановление проходимости евстахиевой трубы. Важно создать условия для оттока экссудата, чтобы нормализовать слуховую функцию и предотвратить необратимые изменения в структурах среднего уха.
Если дисфункция евстахиевой трубы связана с заболеваниями носа, гайморовых пазух или глотки, необходимо в первую очередь оздоровить верхние дыхательные пути.
В процессе лечения назначается комплексная терапия, включающая введение в полость больного уха:
- антибиотиков, таких как «Ципромед», «Нормакс», «Диоксидин», «Отофа», «Амоксиклав», «Сумамед»;
- комбинированных препаратов с глюкокортикостероидами: «Софрадекс», «Гаразон», «Анауран», «Гидрокортизон»;
- противовоспалительных монопрепаратов, таких как «Отипакс», «Отинум»;
- антигистаминных средств «Цетрин», «Кларитин», «Лоратадин», «Аллерон»;
- ферментных препаратов, таких как «Трипсин» или «Химотрипсин» и другие.
К немедикаментозным методам лечения относятся продувание по Политцеру, осторожный массаж барабанной перепонки, катетеризация евстахиевой трубы, а также метод Вальсальвы (интенсивное выдыхание воздуха в ухо после глубокого вдоха с закрытыми ртом и носом). Эффективны также физиотерапевтические процедуры, такие как электрофорез с ферментными и кортикостероидными препаратами.
Если функции перепонки не восстанавливаются, выработка экссудата продолжается, а слух не улучшается, может быть рекомендован хирургический метод очищения полости среднего уха.
При необходимости также проводятся аденотомия (удаление носоглоточной миндалины), септопластика (выпрямление искривленной носовой перегородки для улучшения носового дыхания) и эндоскопические операции при хронических риносинуситах.
Лечение данного заболевания представляет собой сложную задачу, поскольку оно часто выявляется на поздних стадиях. Кроме того, существует риск развития множества осложнений.
Виды осложнений заболевания
Постоянное отрицательное давление с деструкцией слизистой оболочки в среднем ухе приводит к серьезным патологическим дефектам барабанной перепонки.
Отсутствие адекватного лечения чревато развитием различных осложнений.
В их числе возможны:
- истончение, провисание или втяжение барабанной перепонки;
- мирингосклероз (образование известковых бляшек на перепонке);
- тимпаносклероз (разрастание соединительной ткани в слизистой оболочке среднего уха с последующим ее окостенением);
- рубцевание и атрофия перепонки;
- перфорация перепонки;
- некроз (омертвление) структур наковальни;
- стойкая тугоухость.
Если, несмотря на следование европейским стандартам, лечебного эффекта достичь не удается, устанавливают тимпанальный шунт. Это микроскопическая трубка из титана, тефлона или сплава драгоценных металлов. Шунтирование помогает восстановить вентиляцию среднего уха, улучшить состояние слизистой оболочки барабанной полости. Эта операция проводится либо под наркозом, либо под местной анестезией.
Как правило, слух улучшается сразу же после такого оперативного вмешательства. Особенно наглядно это происходит у маленьких детей — мир многогранных звуков становится для них доступным, как и для всех их здоровых сверстников.
После того как минует острый этап заболевания, важно контролировать вентиляцию внутреннего уха. А в период реабилитации требуется проведение серии аудиометрического тестирования слуха ребенка, чтобы окончательно убедиться в полном его излечении.
Профилактика экссудативного отита
Профилактика экссудативного отита играет ключевую роль в снижении заболеваемости и предотвращении осложнений, связанных с этим состоянием. Экссудативный отит, характеризующийся накоплением жидкости в среднем ухе, часто возникает у детей, но может также затрагивать и взрослых. Основные меры профилактики включают:
- Своевременное лечение респираторных инфекций: Вирусные и бактериальные инфекции верхних дыхательных путей могут способствовать развитию экссудативного отита. Важно своевременно обращаться к врачу при первых признаках простуды или гриппа, чтобы избежать осложнений.
- Поддержание здоровья носоглотки: Хронические заболевания носа и горла, такие как синусит или аденоидит, могут увеличивать риск экссудативного отита. Регулярные осмотры у отоларинголога помогут выявить и устранить такие проблемы на ранних стадиях.
- Избегание пассивного курения: Дым от табака может раздражать слизистую оболочку носоглотки и способствовать воспалительным процессам. Защита детей от воздействия табачного дыма является важной мерой профилактики.
- Правильная гигиена: Регулярное мытье рук и соблюдение правил личной гигиены помогают предотвратить распространение инфекций, которые могут привести к отиту.
- Иммунизация: Вакцинация против пневмококковых и гемофильных инфекций может значительно снизить риск развития экссудативного отита, особенно у детей. Важно следовать графику прививок, рекомендованному педиатром.
- Контроль за аллергическими реакциями: Аллергии могут способствовать развитию воспалительных процессов в носоглотке. Если у человека есть предрасположенность к аллергиям, важно проводить аллерготесты и следовать рекомендациям по лечению.
- Правильное кормление грудных детей: Грудное вскармливание в первые месяцы жизни может снизить риск развития инфекций у детей. Также стоит избегать кормления ребенка в положении лежа, чтобы предотвратить попадание молока в слуховые трубы.
- Регулярные осмотры у врача: Профилактические осмотры у отоларинголога помогут выявить предрасположенность к экссудативному отиту и принять меры для ее коррекции.
Следуя этим рекомендациям, можно значительно снизить риск развития экссудативного отита и его осложнений. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникшего заболевания.
Вопрос-ответ
Что назначают при экссудативном отите?
Консервативная терапия экссудативного среднего отита. Чаще всего при экссудативном отите прописываются местные глюкокортикостероиды, если заболевание обусловлено аденоидами, аллергическим ринитом, синуситом. При обнаружении бактериальных инфекций назначаются антибиотики, противомикробные препараты.
Какие капли капать при экссудативном отите?
При среднем отите — Отофа (при хроническом среднем отите), Ципрофарм, Унифлокс (можно при экссудативном отите и при наличии повреждения перепонки). Капли для лечения внутреннего отита — Нормакс, при воспалительном отите с выделением гноя — Пиофаг.
Как выгнать экссудат из уха?
Для скорейшего восстановления этой функции проводят специальные продувания слуховой трубы с введением в нее специальных препаратов, выполняют пневмомассаж барабанной перепонки, физиопроцедуры. В случае неэффективности консервативного лечения врач назначает хирургические процедуры.
Советы
СОВЕТ №1
Регулярно проверяйте слух у специалиста, особенно если у вас есть предрасположенность к ушным инфекциям. Раннее выявление проблем может помочь предотвратить развитие экссудативного отита.
СОВЕТ №2
Следите за состоянием носоглотки и лечите простуды и аллергии своевременно. Заложенность носа может способствовать накоплению жидкости в среднем ухе, что увеличивает риск экссудативного отита.
СОВЕТ №3
Избегайте контакта с аллергенами и раздражителями, такими как табачный дым и загрязненный воздух. Эти факторы могут усугубить воспалительные процессы в ушах и способствовать развитию заболевания.
СОВЕТ №4
При наличии симптомов экссудативного отита, таких как снижение слуха или ощущение заложенности в ухе, не откладывайте визит к врачу. Чем раньше начнется лечение, тем выше вероятность полного выздоровления.