Острая пневмония — серьезное инфекционное заболевание легких, требующее немедленного медицинского вмешательства. Важно знать симптомы, чтобы своевременно обратиться за помощью и избежать осложнений. В статье рассмотрим основные признаки острого воспаления легких, а также методы лечения и профилактики, что поможет читателям лучше понимать свое состояние и принимать обоснованные решения о здоровье.
Причины возникновения
Специалисты классифицируют острое воспаление легких как полиэтиологическое заболевание, что означает, что оно может возникать по множеству причин:
- В 70% случаев причиной острого воспаления легких является пневмококк.
- 8% случаев связаны со стафилококком.
- 20% случаев вызывается микоплазмозом, который чаще всего наблюдается в закрытых коллективах, таких как интернаты и детские дома.
- Вирусно-бактериальная форма возникает, когда бактерии присоединяются к уже существующему вирусному заболеванию. Это происходит после инфекций, таких как коклюш, ветряная оспа и ОРВИ. Именно поэтому некоторые люди ошибочно считают, что пневмония имеет простудный характер, в то время как на самом деле ее появление связано со снижением иммунной защиты после перенесенной вирусной инфекции.
- Грибковая флора, например, из рода Кандида, также может быть причиной этой болезни.
- В некоторых случаях острое воспаление легких возникает из-за воздействия аллергенов при их постоянном и длительном контакте.
Вероятность развития пневмонии у взрослых может увеличиваться под влиянием определенных факторов.
К группе риска относятся:
- Пожилые люди, особенно с сердечно-сосудистыми заболеваниями или диабетом.
- Курильщики с большим стажем.
- Лица, злоупотребляющие алкоголем.
- Люди, испытывающие длительные стрессы.
- Физически истощенные, особенно те, кто придерживается строгих диет или постов.
- Те, кто не соблюдает режим труда и отдыха, страдающие от хронической усталости и недосыпания.
- Онкологические пациенты.
- Лица, перенесшие травмы или ранения грудной клетки или живота.
В последние десять лет наблюдается рост числа заболеваний, что связано с бесконтрольным использованием антибиотиков, что приводит к резистентности патогенных микроорганизмов к этим препаратам.
Острая пневмония также классифицируется в зависимости от условий ее возникновения:
- Внебольничная, возникающая вне медицинских учреждений.
- Госпитальная, развивающаяся у пациентов, находящихся в больнице по поводу других заболеваний (в этом случае причиной может быть недостаточное соблюдение гигиенических норм медицинским персоналом).
- Аспирационная, возникающая из-за попадания слизи из носоглотки в дыхательные пути.
По месту локализации воспалительных очагов заболевание делится на:
- Правостороннюю.
- Левостороннюю.
- Двухстороннюю.
Из-за анатомических особенностей дыхательных органов чаще всего наблюдается правосторонняя пневмония.
Это объясняется несколькими факторами:
- Бронхи с правой стороны шире и короче, чем с левой.
- Главный бронх, ведущий в правое легкое, практически вертикален и является продолжением трахеи, в то время как левый бронх смещен в сторону сердца.
- Кровоснабжение правой стороны более интенсивное благодаря большему количеству крупных сосудов.
Все эти факторы создают оптимальные условия для проникновения и размножения патогенных микроорганизмов именно в правой половине грудной клетки.
Мнение врача:
Острая пневмония представляет собой серьезное заболевание легких, сопровождающееся воспалением легочной ткани. Врачи выделяют основные симптомы, такие как высокая температура, кашель с выделением мокроты, затрудненное дыхание и боль в груди. При подозрении на пневмонию важно обратиться к врачу для получения точного диагноза и назначения лечения. Обычно для лечения острого воспаления легких применяются антибиотики, противовирусные и противовоспалительные препараты. Необходимо соблюдать постельный режим, пить много жидкости и следовать рекомендациям врача для скорейшего выздоровления.

Клиническая картина
Когда человек заболевает столь серьезным недугом, как острая пневмония, симптомы начинают развиваться достаточно быстро. В то же время их характер зависит и от того, каким именно возбудителем она вызвана.
В начальной стадии воспалительного процесса болезнь во многом напоминает обычную респираторно-вирусную инфекцию, но впоследствии ситуация быстро меняется в худшую сторону.
Наиболее характерны следующие признаки:
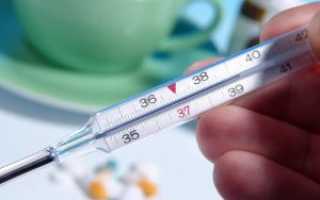
- Повышенная температура – от 38 градусов при очаговой (захватывающей незначительную часть легкого) до 39-40 градусов при крупозной форме, поражающей дыхательный орган целиком.
- Сильная лихорадка, вызывающая дрожь всего тела.
- Кашель с выделением мокроты рыжеватого либо зеленоватого цвета. Часто он сопровождается сильной болью, которая настолько беспокоит человека, что он старается сдерживать кашлевые движения. Хотя орган не имеет в своих тканях нервных окончаний, боль возникает по той причине, что воспаление захватывает область плевры – оболочки, окружающей дыхательные органы, в которой нервные окончания уже присутствуют в полной мере.
- Увеличение частоты сердечных сокращений (ЧСС).
- Цианотичность (посинение) кожи в области «треугольника», захватывающего нижнюю часть лица, губы и подбородок, а также ногтей на руках – этот симптом свидетельствует о гипоксии – кислородном голодании организма. Более всего такое состояние представляет опасность для сердца и головного мозга.
- Учащенное, часто сиплое дыхание, при котором активно двигается грудная клетка. Это объясняется тем, что при данной форме легочной патологии закупориваются легочные альвеолы (пузырьки, которыми изнутри покрыты стенки дыхательных мешков, и с помощью которых и происходит газообмен), и для обеспечения дыхательного процесса организм подключает к нему вспомогательные мышцы.
Гриппозная инфекция переходит в пневмонийную, как правило, на вторые-третьи сутки. Обычно болезнь, вызванная вирусом, протекает легче той, что вызвана жизнедеятельностью бактерий, но возможны и тяжелейшие осложнения, вплоть до отека.
На поздних сроках гриппа воспаление легких имеет уже не вирусную, а бактериальную основу, поскольку предыдущая вирусная атака ослабляет иммунитет, создавая благоприятные условия для патогенной микрофлоры.
Симптомы острой пневмонии, обусловленной воздействием стафилококков, могут включать образование легочных абсцессов, поскольку она является осложнением сепсиса. У детей и стариков развивается очень быстро и часто приводит к летальному исходу. Сходная симптоматика имеет место и при форме, вызванной синегнойной палочкой. Пневмопоражения стрептококковой природы являются осложнением кори, коклюша, хронических легочных патологий. При этом могут быть некротические явления в тканях дыхательных органов.
Одышка – это самый постоянный симптом, возникающий при любой форме заболевания. Поэтому на нее следует обращать пристальное внимание. В случае тяжелого поражения дыхательных органов она возникает не только при сколько-нибудь значительных физических усилиях, но и в состоянии полного покоя. Такой симптом может свидетельствовать и о проблемах с сердечно-сосудистой системой, но если он проявляется у молодых людей, которые обычно не страдают подобного рода заболеваниями, это дает повод для серьезного беспокойства. Однако узнать, что является истинной причиной подобной симптоматики, поможет лишь полноценное обследование, поэтому при ее появлении необходимо обязательно вызвать врача.
Интересные факты
- Смертельная угроза для каждого пятого человека: Острая пневмония занимает одно из первых мест среди заболеваний, приводящих к летальному исходу, и ежегодно уносит жизни более 4 миллионов людей по всему миру.
- Может появиться неожиданно: В отличие от некоторых других респираторных инфекций, таких как грипп, острая пневмония может развиваться стремительно, вызывая серьезное воспаление легочной ткани.
- Антибиотики часто неэффективны: Несмотря на распространенное мнение, антибиотики не всегда помогают при острой пневмонии, так как ее причиной зачастую становятся вирусы, а не бактерии.

Способы диагностики
Диагностика данного воспалительного заболевания включает в себя целый ряд исследований с применением новейших технологий и современного медицинского оборудования. Поэтому она возможна только в условиях стационара, и если врач предлагает госпитализацию, отказываться от нее ни в коем случае не следует. Промедление с установкой точного диагноза и началом лечения при такой опасной форме легочной патологии может стоить пациенту жизни. С одной стороны, определить, что человек тяжело болен и болезнь связана с проблемами дыхания, как будто не представляет труда. Для этого врачу бывает достаточно выслушать грудную клетку больного при помощи фонендоскопа. В то же время установить возбудителя, а также локализацию, глубину и характер поражения невозможно без применения специальных методик.
Для постановки точного и всестороннего диагноза применяются:
- Рентгенография – один из самых результативных методов диагностики легочных патологий любых форм, позволяющий с точностью определить локализацию, а также размеры. Как правило, рентгенограмма выполняется в двух проекциях – прямой и боковой, что позволяет врачу получить максимально полный обзор. Какую именно проекцию выбрать, врач решает в зависимости от предполагаемого места поражения. Для получения картины в динамике, с целью оценки результатов воздействия применяемых терапевтических средств рентгенографическое обследование проводится несколько раз: при поступлении больного в стационар, через неделю пребывания там и на третьей-четвертой неделе со дня начала патологического процесса.
- При наличии каких-либо затруднений к процедуре установки диагноза подключают методику компьютерной томографии. Степень чувствительности при компьютерном обследовании гораздо выше, чем при рентгенограмме: 94 и 80 процентов соответственно. Оно дает возможность получить круговой обзор и сделать видимыми структурные слои легкого, неразличимые на рентгеновском снимке. В то же время, согласно существующим правилам, рентгенограмма должна предшествовать компьютерному обследованию: оно проводится только в том случае, если у врача возникают какие-либо вопросы, на которые не может ответить рентгеновский снимок. КТ исключается при беременности, крайне тяжелом состоянии. Проведение обследования с использованием контрастного вещества не рекомендуется людям с аллергическими реакциями на него, а также почечной недостаточностью и сахарным диабетом.
- Исследование ФВД (функции внешнего дыхания) дает возможность определить степень дисфункции респираторно-дыхательной системы.
- Бактериальный посев биологических жидкостей – мокроты, крови, мочи, – позволяет установить патологического возбудителя, а также степень его реакции на применение тех или иных антибиотических препаратов.
Также при затяжном течении патологии рекомендуется проведение таких процедур, как бронхоскопия и бронхография.
Эти исследования позволяют взять биопсийные пробы легочной ткани с целью исключения из диагностической картины таких патологий, как рак или инфаркт легкого, туберкулезная инфекция, – все они имеют сходные симптоматические признаки.
Все перечисленные способы диагностики необходимо применять максимально быстро, поскольку провести грамотное и полноценное лечение патологического процесса, не будучи уверенным в диагнозе, невозможно.
| Симптомы острой пневмонии | Диагностика | Лечение и рекомендации |
|---|---|---|
| Общие симптомы: | Клинический осмотр: | Медикаментозное лечение: |
| — Высокая температура (38°C и выше) | — Оценка общего состояния пациента | — Антибиотики (выбор зависит от возбудителя) |
| — Озноб | — Аускультация легких (хрипы, ослабленное дыхание) | — Противовирусные препараты (при вирусной пневмонии) |
| — Выраженная слабость, утомляемость | — Перкуссия (притупление перкуторного звука) | — Муколитики (для разжижения мокроты) |
| — Головная боль | Лабораторные исследования: | — Жаропонижающие и обезболивающие средства |
| — Потливость | — Общий анализ крови (лейкоцитоз, повышение СОЭ) | — Отхаркивающие средства |
| — Снижение аппетита | — Биохимический анализ крови (повышение С-реактивного белка) | Немедикаментозное лечение и рекомендации: |
| Респираторные симптомы: | — Анализ мокроты (бактериологический посев, микроскопия) | — Постельный режим |
| — Кашель (сухой или с мокротой) | — Газовый состав крови (при дыхательной недостаточности) | — Обильное теплое питье |
| — Одышка (затрудненное дыхание) | Инструментальные исследования: | — Сбалансированное питание |
| — Боль в груди (усиливается при кашле и глубоком вдохе) | — Рентгенография органов грудной клетки (инфильтративные изменения) | — Дыхательная гимнастика (после улучшения состояния) |
| — Учащенное дыхание | — Компьютерная томография (КТ) легких (при неясной рентгенологической картине) | — Отказ от курения и алкоголя |
| — Цианоз (синюшность кожных покровов и слизистых) | — Бронхоскопия (при подозрении на обструкцию или опухоль) | — Регулярное проветривание помещения |
| — Пульсоксиметрия (измерение насыщения крови кислородом) | — Избегание переохлаждений | |
| — Своевременное обращение к врачу при появлении симптомов | ||
| — Строгое соблюдение предписаний врача |
Опыт других людей
Острая пневмония представляет собой серьезное заболевание, возникающее в результате воспалительного процесса в легких. Люди, которые столкнулись с этой болезнью, часто описывают ее как тяжелое испытание для организма. К основным симптомам относятся высокая температура, кашель с выделением мокроты и затрудненное дыхание. Для эффективной борьбы с острой пневмонией крайне важно соблюдать режим покоя, принимать назначенные врачом лекарства и пить много жидкости. При первых признаках заболевания следует незамедлительно обратиться к врачу, чтобы избежать возможных осложнений. Следование рекомендациям медицинских специалистов поможет быстрее справиться с пневмонией и восстановить здоровье.

Терапевтическая методика
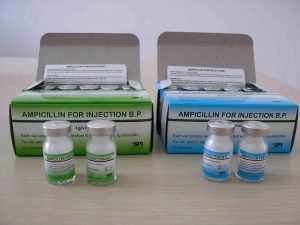
При диагнозе острая пневмония лечение нужно начинать как можно раньше – это поможет избежать развития осложнений и ускорить выздоровление. Одной из важных составляющих является режим: пока не закончится лихорадочный период и показатели обследования не подтвердят, что пациент находится на пути к выздоровлению, ему необходимо лежать в постели. При этом диета должна включать обильное питье и полноценное легкоусвояемое питание. Пульмонолог, чьим профилем являются болезни органов дыхания, обычно назначает больному курс антибиотических препаратов, причем инъекционные формы в данном случае предпочтительнее пероральных. Какие конкретно средства применить, врач решает в зависимости от состояния больного и типа возбудителя инфекции.
Обычно назначаются инъекции:
- полусинтетических пенициллинов 2-3 поколения (Ампициллина, Амоксициллина);
- аминогликозидов (Гентамицина);
- цефалоспоринов (Цефтриаксона);
- макролидов (Эритромицина, Азитромицина);
- антибиотиков тетрациклинового ряда.
В качестве резервных препаратов применяются препараты Рифампицина и Линкомицина – их используют, когда необходимо произвести замену, чтобы не спровоцировать резистентность патологического агента.
В период тяжелого течения с целью коррекции интоксикации производятся инфузии (внутривенное вливание) солевых растворов, и такого препарата, как Реополиглюкин.
Из таблетированных пероральных средств используются муколитики с отхаркивающим эффектом. При одышке и цианозе назначается оксигенотерапия (вдыхание чистого кислорода).
По мере того, как наиболее тяжелая стадия заболевания остается позади, лечить его, наряду с антибиотиками, можно начинать и физиотерапевтическими методами – ингаляцией, ультрафиолетовым облучением, электрофорезом, вибромассажем. Все это поможет пациенту быстрее восстановиться.
Реабилитационный период и профилактика
Реабилитация после болезни – это сложный и длительный процесс, который требует не менее полутора-двух месяцев.
В этот период важно сосредоточиться на восстановлении сил, внимательно следуя рекомендациям врача относительно образа жизни и распорядка дня. Если ваша работа связана с повышенной запыленностью или загрязнением воздуха, разумно взять месячный отпуск после больничного и провести его вдали от городской суеты, желательно в районе соснового леса. Фитонциды, выделяемые хвойными деревьями, могут стать отличными помощниками в борьбе с инфекциями дыхательных путей.
Можно ли полностью избавиться от этой патологии?
Безусловно, да, если придерживаться определенных правил:
- Обязательно завершите лечение, следуя всем указаниям лечащего врача после выписки из стационара.
- Откажитесь от вредных привычек, таких как курение и чрезмерное употребление алкоголя.
- Укрепляйте иммунную систему.
- Нормализуйте режим дня, уделяя внимание отдыху и прогулкам на свежем воздухе.
- Обеспечьте полноценное и своевременное питание.
- Занимайтесь умеренными закаливающими процедурами – легкой гимнастикой и пробежками.
- В первое время после выздоровления старайтесь избегать мест с большим скоплением людей, таких как переполненный транспорт, торговые и развлекательные центры.
Только пройдя период реабилитации без осложнений и рецидивов, можно считать себя полностью выздоровевшим от этого серьезного заболевания.
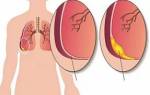
Осложнения и последствия
Острая пневмония может привести к различным осложнениям, которые могут значительно ухудшить состояние пациента и затруднить процесс выздоровления. Одним из наиболее распространенных осложнений является плеврит — воспаление плевры, которое может сопровождаться накоплением жидкости в плевральной полости. Это состояние может вызвать сильную боль в груди и затрудненное дыхание.
Еще одним серьезным осложнением является абсцесс легкого, который представляет собой локализованное скопление гноя в легочной ткани. Абсцесс может развиваться в результате неэффективного лечения пневмонии или наличия предрасполагающих факторов, таких как ослабленный иммунитет. Симптомы абсцесса включают высокую температуру, кашель с гнойной мокротой и общую слабость.
Сепсис — это еще одно потенциальное осложнение, которое может возникнуть при острой пневмонии. Это состояние характеризуется системной воспалительной реакцией на инфекцию, что может привести к множественным органным недостаточностям. Сепсис требует немедленного медицинского вмешательства и часто требует госпитализации.
Кроме того, острая пневмония может вызвать хронические заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ) или бронхиальная астма. Эти состояния могут развиваться в результате повторяющихся эпизодов пневмонии, особенно у людей с предрасположенностью к заболеваниям дыхательной системы.
Важно отметить, что последствия острой пневмонии могут быть особенно серьезными для людей с ослабленным иммунитетом, пожилых людей и пациентов с хроническими заболеваниями. У таких пациентов риск развития осложнений значительно выше, и они могут потребовать более интенсивного лечения и длительного восстановления.
Для минимизации риска осложнений необходимо своевременно обращаться за медицинской помощью при первых признаках заболевания, соблюдать рекомендации врача и проходить полный курс лечения. Профилактика, включая вакцинацию против пневмококковой инфекции и гриппа, также играет важную роль в снижении заболеваемости и предотвращении осложнений.
Вопрос-ответ
Как понять, что у тебя острая пневмония?
Острая пневмония может проявляться такими симптомами, как высокая температура, кашель с мокротой, одышка, боль в груди при дыхании или кашле, усталость и общее недомогание. Если вы заметили сочетание этих признаков, особенно если они усиливаются, рекомендуется обратиться к врачу для диагностики и лечения.
Как лечат острую пневмонию?
Терапия острой пневмонии направлена на все звенья этиопатогенеза и включает в себя назначение антибиотиков, муколитиков, бронходилататоров, отхаркивающих и антигистаминных средств, инфузионной терапии, оксигенотерапии, физиолечения.
Как можно помочь себе при пневмонии?
Обычно пациентам советуют делать дыхательную гимнастику, чтобы справиться с кашлем и восстановиться после пневмонии. Врач может назначить физиопроцедуры, иммуностимуляторы, комплекс витаминов и минералов, отхаркивающие препараты, противовоспалительные средства, противокашлевые лекарства.
Сколько длится острая пневмония?
В зависимости от тяжести течения пневмонию разделяют на: острую с периодом течения от 3 недель до 2 месяцев, подострую, лечение которой занимает, как правило, от 3 до 6 недель.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы. Острая пневмония может проявляться такими признаками, как кашель, одышка, высокая температура и боль в груди. Если вы заметили у себя или у близких эти симптомы, не откладывайте визит к врачу.
СОВЕТ №2
Следуйте рекомендациям врача. Если диагноз подтвержден, важно строго соблюдать назначенное лечение, включая прием антибиотиков и других медикаментов. Не прекращайте лечение преждевременно, даже если симптомы начали утихать.
СОВЕТ №3
Уделяйте внимание отдыху и восстановлению. Пневмония требует времени для полного выздоровления. Обеспечьте себе достаточный отдых, пейте много жидкости и придерживайтесь легкой диеты, чтобы поддержать иммунную систему.
СОВЕТ №4
Профилактика — лучший способ борьбы с пневмонией. Регулярно делайте прививки, особенно против гриппа и пневмококка, укрепляйте иммунитет с помощью здорового питания и физической активности, а также избегайте курения и переохлаждения.