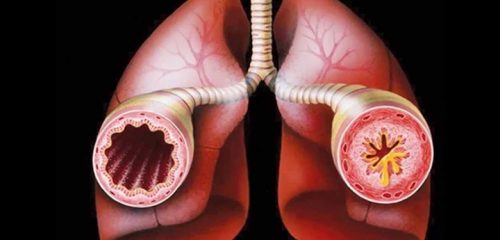
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, требующее тщательной диагностики и лечения. Классификация астмы по видам и степени тяжести важна для выбора терапии и управления состоянием пациента. Знание различных форм астмы, таких как аллергическая, неаллергическая и физическая, а также их тяжести, помогает врачам точнее оценивать состояние больного и разрабатывать индивидуальные планы лечения. Эта статья разъясняет классификацию бронхиальной астмы, что способствует лучшему пониманию заболевания и улучшению качества жизни пациентов.
Виды по патогенезу
Современная классификация, основанная на Международной классификации болезней 10-го пересмотра (МКБ-10), включает следующие виды патологии:
- атопическая астма J45;
- неаллергическая форма J45.1;
- смешанная форма J45.8;
- астматический статус J46.
Аномальная воспалительная реакция обусловлена молекулами, которые вырабатываются иммунными клетками:
- В случае инфекционно-зависимой астмы Т-хелперы-1 выделяют интерлейкин-2, что приводит к реакции замедленного типа. При попадании аллергена происходит выработка интерлейкинов и лизосомных ферментов. Воспаление становится хроническим благодаря макрофагам и гранулоцитам.
- При атопической форме Т-хелперы-2 производят цитокины IL-4, 5 и 6, что активирует В-лимфоциты к выработке иммуноглобулинов IgE. Эти антитела находятся на поверхности тканевых базофилов и эозинофилов. Аллерген взаимодействует с IgE, что приводит к выделению гистамина и серотонина — медиаторов бронхоспазма. Также происходит синтез простагландинов, интерлейкинов и лейкотриенов, что привлекает лимфоциты и эозинофилы к месту воздействия аллергена. Через 6-12 часов наблюдается накопление эозинофилов в тканях.
Дифференциация бронхиальной астмы по видам имеет большое значение, так как атопическая форма требует специфического подхода к лечению.
Аллергическую астму диагностируют при подтвержденной реакции на аллерген с помощью анализов.
Сенсибилизацию могут вызывать различные аллергены:
- инфекции;
- неинфекционные вещества;
- паразиты (например, насекомые).
Ранее бронхиальную астму делили на инфекционную и неинфекционную формы, однако возможность реакции на бытовые аллергены делает такое разделение нецелесообразным.
Неаллергическая астма может развиваться после:
- аутоиммунных процессов;
- перенесенных инфекций.
Она характеризуется сложной клинической картиной и разнообразными проявлениями. Существуют идиосинкразические реакции, связанные с непереносимостью продуктов с высоким содержанием гистамина и определенных лекарств, а также ложноаллергические реакции.
Классификация бронхиальной астмы продолжает обсуждаться из-за множества причин, способствующих ее развитию.
Существуют следующие виды астмы:
- атопическая, которая может быть как неинфекционной, так и инфекционной, но чаще всего смешанной;
- неатопическая, связанная с дисфункцией тонуса бронхов, когда реакции вызываются физической нагрузкой, лекарствами (например, аспирином) или инфекциями.
На практике классификация упрощается, но дополнительно указываются патогенез или клинические формы бронхиальной астмы (БА):
- Аллергическая — с указанием аллергенов, на которые имеется подтвержденная чувствительность.
- Инфекционная, когда реакция бронхиального дерева вызвана вирусами или бактериями. Обострения часто возникают на фоне бронхитов и пневмонии, особенно у людей старше 35 лет. Патология сопровождается постоянным кашлем, насморком, ночной потливостью и склонностью к быстрому поражению альвеол, что может привести к эмфиземе.
- Аутоиммунный тип связан с образованием антител к легочной ткани, встречается редко и характеризуется стойкостью к стероидам.
- Дисгормональный вариант связан с недостаточностью глюкокортикоидов и может возникать на фоне гормональной терапии и ее отмены, что приводит к обострению. Недостаток гормонов может быть вызван дисфункцией надпочечников или нарушением сигналов между гипоталамусом и гипофизом.
- Дизовариальная форма астмы связана с избытком эстрогена в предменструальный период и сопровождается мигренями и отеками конечностей и лица. Необходимо обследование функции яичников.
- Нарушение адренергического обмена и реакции на адреналин чаще всего являются вторичными при передозировках адреномиметиков.
- Ваготонический тип возникает из-за дисфункции ацетилхолинового обмена и повышения активности парасимпатической нервной системы. Проявляется у пожилых людей, характеризуется стойкой одышкой, выделением мокроты и ночными приступами.
- Нервно-психическая форма возникает при нарушении социальной адаптации и когда психические факторы вызывают бронхоспазм. Различают бронхоспазмы на фоне неврастении, истерии и психастении.
- Аспириновая астма связана с нарушением метаболизма омега-6 и повышенной продукцией лейкотриенов. Аспириновая триада включает астму, полипы в носу и непереносимость аспирина и НПВС (нестероидных противовоспалительных средств).
Астма у пожилых людей трудно дифференцируется на фоне ишемической болезни сердца, обструктивных бронхитов и эмфиземы. Уменьшение числа бета-2-адренорецепторов в бронхах связано с низкой эффективностью бета-блокаторов.
Профессиональная астма может быть как аллергической, так и неаллергической, и существует более 200 различных аллергенов (солей, растительных и животных продуктов), способных вызвать сенсибилизацию.
Сезонный тип астмы связан с рецидивами аллергического ринита, но проявляется не всегда. Кашлевой вариант характеризуется сухим приступообразным кашлем, иногда без одышки и свистов, чаще всего беспокоит ночью.
Мнение врача:
Бронхиальная астма классифицируется врачами на несколько типов в зависимости от клинических проявлений и степени тяжести заболевания. Основные типы астмы включают аллергическую, инфекционную, физическую и смешанную формы. Каждый тип требует индивидуального подхода к лечению и контролю симптомов. Степень заболевания также играет важную роль в определении тактики лечения. Различают легкую, умеренную, тяжелую и очень тяжелую степени астмы, каждая из которых имеет свои характерные симптомы и рекомендации по лечению. Важно своевременно обращаться к врачу для точной диагностики и выбора оптимальной терапии, учитывая вид и степень заболевания.

Деление по стадиям и выраженности
На практике важно дифференцировать степени тяжести бронхиальной астмы по силе проявлений и приступов, необходимости лечения.
Выделяют следующие классификационные критерии:
- число обострений, влияние на жизнь;
- показатели дыхательной функции;
- требуемые препараты.
Классификация бронхиальной астмы по степени тяжести представлена четырьмя стадиями:
- Легкая форма интермиттирующего характера обостряется не более раза в полмесяца. Ночью приступы случаются менее двух раз в месяц. Вне приступов сохранена легочная функция (показатели 80% и выше от нормы и колебания в пределах 20%).
- Легкая персистирующая (постоянная) обостряется чаще раза в неделю, но не каждый день. Ночью приступы случаются два раза за месяц. Симптомы влияют на сон, дневную активность. Хотя показатели функции легких сохраняются на уровне 80%, их колебания усиливаются до 20-30%, указывают на рост реактивности бронхов.
- Среднетяжелая астма персистирующего течения проявляется каждодневно, отражается на сне и активности. Несколько раз в неделю происходят обострения по ночам. Требуется часто использовать ингаляционные препараты. Показатели функции легких снижены до 60-80% от нормального при колебании значений на 30% и выше.
- Персистирующей тяжелой астме соответствуют постоянные проявления, частые обострения, ночные приступы и патологии сна. При показаниях функции легких до 60% и колебаний за сутки более 30% физическая активность резко ограничена.
Тяжесть астмы оценивают до начала терапии. При приеме лекарств учитывается их объем.
При получении больным препаратов для патологии четвертой ступени, но с клиническими симптомами второй, в диагнозе ставится бронхиальная астма стадии более тяжелой.
Степень заболевания зависит от течения, которое сопровождается обострениями и фазой ремиссии. Отсюда отличают основные формы — персистирующую и интермиттирующую.
Классификация БА называет затянувшийся эпизод удушья астматическим статусом. Состояние не снимается обычными принимаемыми больным препаратами на протяжении нескольких часов. Существует два механизма развития осложнения:
- анафилактический, или стремительный;
- метаболический, или постепенный.
Астматический статус осложняется полным нарушением проводимости бронхов, гипоксией, кашлем с мокротой, отсутствием реакции на бронходилататоры. Иногда развивается передозировка препаратами.
Следующие факторы провоцируют начало астматического статуса:
- передозировка бета-адреномиметиками в ингаляционной форме;
- нарушение графика приема стероидных препаратов;
- инфекция дыхательных путей;
- употребление нестероидных противовоспалительных средств, седативных и снотворных;
- попадание большого количества аллергенов;
- прием алкоголя в больших дозах;
- некорректная гипосенсибилизирующая терапия.
Разница между астматическими статусами и приступами удушья состоит в нескольких признаках:
- дыхательная недостаточность прогрессирует, нарушает дренаж бронхов;
- бронхолитики перестают помогать;
- развивается дефицит кислорода и избыток углекислого газа;
- есть риск острого легочного сердца и комы на фоне гипоксии.
Анафилактический астматический статус возникает при немедленной реакции организма на аллерген, отличается мгновенным бронхоспазмом и асфиксией. Чаще всего осложнение провоцирует прием медикаментов (нестероидные противовоспалительные средства, антибиотики, белковые добавки).
Метаболический вариант может развиваться несколько часов и даже дней на фоне блокирования бета-рецепторов на бронхиальных клетках, что связано с оседанием метаболитов лекарств, внутренних медиаторов и гормонов, которые вырабатываются телом. В результате появляется отек эпителия, провоцирующий бронхоспазм, закупорку слизью и нарушение оттока лимфы.
Заподозрить развитие метаболического астматического статуса можно по одной из стадий:
- Устойчивость к препаратам. Наблюдается удушье, которое не снимается бронхолитиками. У больного нарастает паника, возбуждение, одышка на вдохе, потливость. Усиливается сухой кашель, появляется посинение носогубного треугольника. Дыхание учащается до 22-28 раз в минуту, различаются хрипы, частота пульса достигает 110 ударов. Объемы форсированного выдоха снижаются до 30% от привычного значения.
- Стадия декомпенсации характеризуется тяжелой дыхательной недостаточностью, цианозом, поверхностным и учащенным дыханием (более 30 вдохов в минуту). Выслушиваются признаки «немого легкого», хрипы не различимы. Больной пребывает в угнетенном сознании. Пульс становится слабее и достигает 120 ударов в минуту, падает артериальное давление. Объем форсированного выдоха менее 20% от нормы. Развивается респираторный ацидоз на фоне чередования гипервентиляции и гиповентиляции.
- Гипоксемическая кома протекает с угнетением сознания и угасанием рефлексов. Ритм сердца нарушается, замедляется, артериальное давление снижено. Определяется поверхностное дыхание и цианоз. Высокий риск смерти из-за остановки дыхания и сердца.
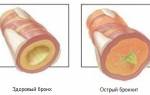
Обструкция бронхов появляется в результате спазма мышечных клеток, отека слизистых оболочек, склеротических изменений на стенках бронхов, что характерно для длительного течения.
Интересные факты
- Астма, возникающая при физической активности, затрагивает приблизительно 90% детей и подростков, страдающих от астмы. Примечательно, что этот вид астмы зачастую улучшается с возрастом.
- Аллергическая астма, или астма, вызванная аллергией, часто сопутствует другим аллергическим состояниям, таким как экзема и аллергический ринит.
- Тяжелая форма астмы наблюдается у небольшой группы людей с данным заболеванием (около 5%). Тем не менее, она требует более серьезного подхода к лечению и может значительно ухудшать качество жизни.
| Критерий классификации | Виды/Степени | Характеристика |
|---|---|---|
| По этиологии (причине) | Атопическая (аллергическая) | Развивается в ответ на воздействие аллергенов (пыльца, пыль, шерсть животных и т.д.). Часто сочетается с другими аллергическими заболеваниями (аллергический ринит, атопический дерматит). |
| Неатопическая (неаллергическая) | Развивается без явной связи с аллергенами. Может быть вызвана инфекциями, физической нагрузкой, стрессом, приемом некоторых лекарств (например, аспирина), профессиональными вредностями. | |
| Смешанная | Сочетает признаки атопической и неатопической астмы. | |
| Неуточненная | Этиология не установлена. | |
| По степени тяжести (до лечения) | Интермиттирующая (эпизодическая) | Симптомы реже 1 раза в неделю, ночные симптомы реже 2 раз в месяц. Обострения короткие. Функция легких (ОФВ1) > 80% от должного. |
| Легкая персистирующая | Симптомы чаще 1 раза в неделю, но реже 1 раза в день. Ночные симптомы чаще 2 раз в месяц. Обострения могут влиять на активность. ОФВ1 > 80% от должного. | |
| Среднетяжелая персистирующая | Ежедневные симптомы. Ночные симптомы чаще 1 раза в неделю. Обострения влияют на активность и сон. ОФВ1 60-80% от должного. | |
| Тяжелая персистирующая | Ежедневные симптомы. Частые ночные симптомы. Частые обострения, ограничивающие физическую активность. ОФВ1 < 60% от должного. | |
| По уровню контроля (на фоне лечения) | Контролируемая | Отсутствие дневных симптомов, ночных пробуждений из-за астмы, потребности в препаратах скорой помощи. Отсутствие ограничений активности. Нормальная функция легких. |
| Частично контролируемая | Дневные симптомы > 2 раз в неделю. Любые ночные пробуждения. Потребность в препаратах скорой помощи > 2 раз в неделю. Любые ограничения активности. ОФВ1 < 80% от должного. | |
| Неконтролируемая | Три или более признаков частично контролируемой астмы на любой неделе. | |
| По течению | Впервые выявленная | Диагностирована впервые. |
| Обострение | Ухудшение состояния, требующее изменения терапии. | |
| Ремиссия | Отсутствие симптомов и нормализация функции легких на фоне лечения. | |
| Астматический статус | Тяжелое, угрожающее жизни обострение, не купирующееся обычной терапией. | |
| По наличию сопутствующих заболеваний | Астма физического усилия | Симптомы провоцируются физической нагрузкой. |
| Аспириновая астма | Симптомы провоцируются приемом аспирина и других НПВС. | |
| Профессиональная астма | Симптомы связаны с воздействием профессиональных вредностей. |
Опыт других людей
Классификация бронхиальной астмы по видам и степени болезни вызывает разные мнения у людей. Одни считают, что это помогает более точно определить характер заболевания и подобрать эффективное лечение. Другие утверждают, что излишняя детализация может запутать как пациента, так и врача, усложняя процесс диагностики и лечения. Однако большинство согласны, что классификация является необходимым инструментом для систематизации информации о болезни, что важно для улучшения качества медицинской помощи и прогнозирования результатов лечения.
Особенности диагностики астмы
При классификации бронхиальной астмы используются следующие критерии:
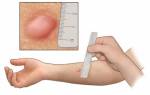
- Аллергическая форма, как правило, проявляется до 18 лет, характеризуется сезонными изменениями и четко определяемыми аллергенами и другими триггерами. Атопия подтверждается с помощью кожных тестов. Обычно детская астма имеет значительное наследственное влияние.
- Неаллергическая форма является распространенной среди взрослых и начинается после 18 лет. Приступы не зависят от времени года и внешних факторов, а пищевые аллергены не выявляются при кожных тестах. Чаще всего она развивается на фоне хронических бронхитов, не имеющих наследственных факторов.
Лабораторные исследования помогают определить тип астмы и выявить обострения:
- общий анализ крови показывает увеличение уровня эозинофилов;
- повышение скорости оседания эритроцитов (СОЭ) и лейкоцитов указывает на тяжесть заболевания;
- анализ газов в крови выявляет гипоксемию с гипокапнией на поздних стадиях бронхиальной астмы.
Микроскопия мокроты подтверждает наличие эозинофилии, эпителиальных клеток, слизи или спиралей Куршмана, а также кристаллизованных эозинофилов. В случае неаллергической астмы необходимо провести анализ мокроты на наличие бактерий и оценить их устойчивость к антибиотикам.
Пикфлоуметр является наиболее доступным инструментом для контроля функции дыхания. Двукратные измерения в день помогают предотвратить сужение бронхиального дерева, оценить степень тяжести и предсказать ухудшение состояния.
С помощью этого прибора подбирается лечение и измеряются диагностические параметры:
- форсированный выдох за секунду (ОФВ1);
- пиковая скорость выдоха (ПСВ).
Замеры помогают установить степень астмы. Суточные показатели определяют степень дыхательной непроходимости.
Если наблюдается увеличение показателей после пробы с вдыханием бета-адреномиметиков на 12-15%, это подтверждает наличие астмы. Пробы с гистамином и метахолином позволяют оценить гиперреакцию бронхов, при этом ОФВ1 будет снижаться на 20%.
Методы пневмотахографии или спирографии «объем-поток» используются для оценки обструкции на уровне мелких, средних и крупных бронхов.
При длительном течении заболевания бронхиальное дерево претерпевает изменения, развивается легочная гипертензия, что может привести к гипертрофии правого желудочка на стадии компенсации и его недостаточности при декомпенсации.

Методы лечения и управления бронхиальной астмой
Лечение и управление бронхиальной астмой являются ключевыми аспектами, направленными на улучшение качества жизни пациентов и минимизацию симптомов заболевания. Существует несколько методов, которые могут быть использованы в зависимости от степени тяжести астмы, индивидуальных особенностей пациента и наличия сопутствующих заболеваний.
1. Медикаментозная терапия
Медикаментозное лечение бронхиальной астмы включает в себя два основных типа препаратов: контролирующие и купирующие. Контролирующие препараты, такие как ингаляционные кортикостероиды (ИКС), являются основой долгосрочной терапии и помогают уменьшить воспаление в дыхательных путях. Купирующие препараты, такие как бета-2 агонисты короткого действия, используются для быстрого облегчения симптомов в случае обострения.
2. Избежание триггеров
Одним из важных аспектов управления астмой является идентификация и избегание триггеров, которые могут вызывать обострения. Это могут быть аллергены (пыльца, шерсть животных, плесень), загрязнители воздуха, табачный дым, холодный воздух и физическая нагрузка. Пациенты должны быть обучены распознавать свои триггеры и принимать меры для их минимизации.
3. Образ жизни и самоуправление
Изменения в образе жизни также играют важную роль в управлении бронхиальной астмой. Это включает в себя регулярную физическую активность, соблюдение режима сна, правильное питание и управление стрессом. Пациенты должны быть вовлечены в процесс самоуправления, что подразумевает регулярное мониторинг симптомов и использование пикфлоуметров для оценки функции легких.
4. Образовательные программы
Образование пациентов о бронхиальной астме и методах ее контроля является важным компонентом лечения. Программы обучения могут помочь пациентам лучше понять свое заболевание, научиться правильно использовать ингаляторы и следить за своим состоянием. Это также включает в себя обучение о том, как действовать в случае обострения астмы.
5. Иммунотерапия
Для пациентов с аллергической астмой может быть рекомендована иммунотерапия, которая помогает снизить чувствительность к аллергенам. Этот метод может быть эффективным для долгосрочного контроля симптомов и уменьшения потребности в медикаментах.
6. Мониторинг и регулярные осмотры
Регулярные визиты к врачу и мониторинг состояния здоровья являются необходимыми для успешного управления бронхиальной астмой. Врач может корректировать план лечения в зависимости от изменений в состоянии пациента и эффективности текущей терапии.
В заключение, методы лечения и управления бронхиальной астмой должны быть индивидуализированы для каждого пациента. Комплексный подход, включающий медикаментозную терапию, изменение образа жизни, образование и регулярный мониторинг, позволяет достичь наилучших результатов в контроле заболевания и улучшении качества жизни пациентов.
Вопрос-ответ
Сколько бывает степеней астмы?
Итак, в зависимости от проводимого лечения выделяют 3 степени тяжести бронхиальной астмы: лёгкую астму, астму средней тяжести, тяжёлую астму.
Какова классификация бронхиальной астмы по GINA?
Фенотипы и эндотипы бронхиальной астмы. Согласно GINA-2019, выделяют пять фенотипов БА: аллергическую, неаллергическую, БА с поздним дебютом, БА с фиксированной обструкцией дыхательных путей, БА у больных с ожирением.
В чем разница астмы и бронхиальной астмы?
Астма – это длительное, хроническое заболевание легких. Для бронхиальной астмы характерно постоянное воспаление и сужение дыхательных путей, что затрудняет дыхание.
Советы
СОВЕТ №1
Изучите классификацию бронхиальной астмы, чтобы лучше понимать свое состояние. Знание о том, к какому типу и степени болезни вы относитесь, поможет вам и вашему врачу разработать эффективный план лечения.
СОВЕТ №2
Регулярно проходите медицинские обследования и тесты функции легких. Это поможет отслеживать изменения в состоянии здоровья и корректировать лечение в зависимости от степени тяжести астмы.
СОВЕТ №3
Обратите внимание на триггеры, которые могут усугублять симптомы астмы. Ведение дневника симптомов и факторов, способствующих обострениям, поможет вам избежать потенциальных провокаторов и улучшить качество жизни.
СОВЕТ №4
Обсудите с врачом возможность создания индивидуального плана действий при обострении астмы. Знание того, как действовать в экстренных ситуациях, может спасти жизнь и снизить риск серьезных осложнений.